黄体ホルモンと妊娠の深い関係
排卵後の卵巣には「黄体」という組織ができ、そこからプロゲステロン(黄体ホルモン)が分泌されます。プロゲステロンは子宮内膜をふかふかのベッドのように厚く整え、受精卵が着床しやすい環境を作ります。
もし黄体ホルモンが不足すると、せっかく受精卵がたどり着いても、子宮内膜が十分に育っておらず着床が難しくなることがあります。黄体補充は、この大切なホルモンを外から補うことで妊娠の成立と維持を支える治療です。
なぜ黄体補充が必要になるのか
体外受精や顕微授精では、採卵のために排卵誘発剤で卵巣を強く刺激します。その過程で、自然周期よりも黄体機能が低下しやすくなります。
- 採卵による影響:卵胞液と一緒に顆粒膜細胞(黄体の元になる細胞)も吸引されるため、黄体が十分に形成されにくい
- GnRHアゴニスト/アンタゴニストの影響:排卵制御に使った薬が下垂体を抑制し、LH(黄体を刺激するホルモン)の分泌が低下する
- 凍結融解胚移植のホルモン補充周期:自然排卵を起こさずにホルモンだけで内膜を作るため、外部からの黄体ホルモン補充が不可欠
つまり、体外受精の流れそのものが黄体機能に影響するため、移植後の黄体補充はほぼ全例で行われる標準的な治療です。
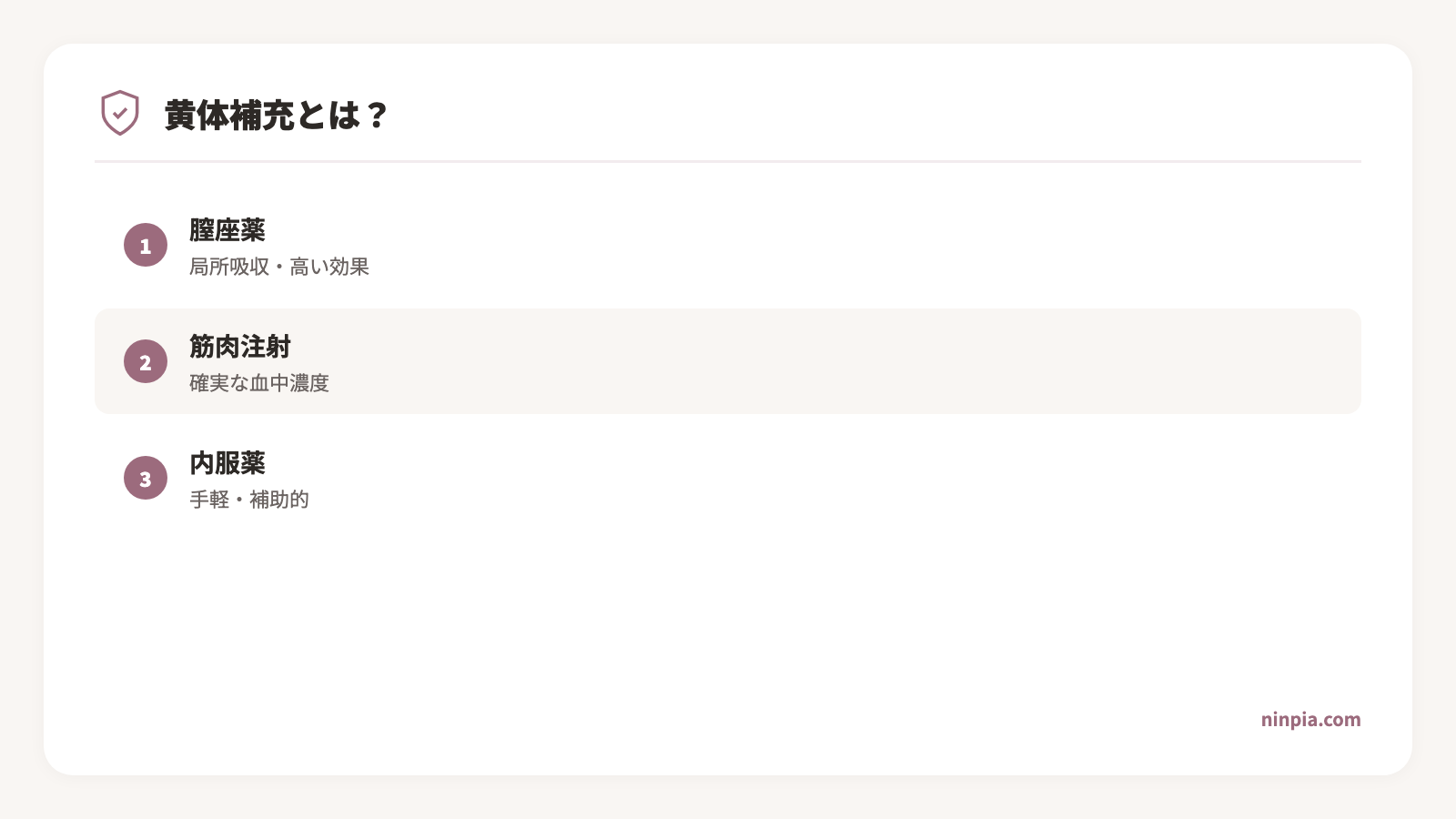
3つの補充方法 — 膣座薬・筋肉注射・内服
黄体補充にはいくつかの方法があり、施設や患者さんの状態によって使い分けられます。それぞれにメリットと負担があるので、自分の生活スタイルに合った方法を医師と相談してみてください。
1. 膣座薬(膣錠)
プロゲステロンを膣から直接吸収させる方法です。現在、最も広く使われている黄体補充法の一つです。
- 製品例:ウトロゲスタン膣用カプセル、ルティナス膣錠
- 投与方法:1日2〜3回、膣内に挿入。自分で行える
- メリット:子宮に直接届くため、全身への副作用が少ない。自宅で投与できるため通院が減る
- デメリット:おりものの増加、膣内の違和感、薬の漏れ(溶け残り)が気になることがある
2. 筋肉注射
プロゲステロンを油性製剤として筋肉に注射する方法です。吸収が安定しており、血中濃度を高く保てます。
- 製品例:プロゲステロン筋注
- 投与方法:1日1回または隔日で臀部に筋肉注射。通院が必要な場合が多い
- メリット:血中プロゲステロン濃度が安定する。膣座薬が合わない方の代替として
- デメリット:注射部位の痛み・硬結(しこり)が起こりやすい。通院の負担が大きい
3. 内服薬
ジドロゲステロン(デュファストン)などの合成プロゲステロンを飲む方法です。
- 製品例:デュファストン
- 投与方法:1日2〜3回、食後に内服
- メリット:最も手軽。痛みや違和感がない
- デメリット:消化管を経由するため、子宮局所への到達効率は膣座薬より低いとされる
方法の比較
多くの施設では膣座薬を基本とし、必要に応じて内服や注射を組み合わせる方法が取られています。一つの方法だけでなく、複数を併用するケースもあります。
投与期間の目安
黄体補充はいつまで続けるのか、不安に思う方も多いのではないでしょうか。一般的な目安をお伝えします。
体外受精(新鮮胚移植)の場合
- 開始:採卵日または移植日から
- 妊娠判定まで:移植後約2週間
- 妊娠成立後:妊娠8〜10週頃まで継続するのが一般的
凍結融解胚移植(ホルモン補充周期)の場合
- 開始:エストロゲン(卵胞ホルモン)で内膜を育てた後、移植の数日前からプロゲステロンを開始
- 妊娠成立後:妊娠8〜12週頃まで継続。ホルモン補充周期では自分の黄体がないため、補充期間がやや長くなる傾向
なぜ8〜12週で終了できるのか
妊娠初期は黄体からのプロゲステロンが妊娠維持に不可欠ですが、妊娠7〜8週頃から胎盤がプロゲステロンの産生を引き継ぎ始めます。この「黄体-胎盤シフト」が完了すれば、外部からの補充は不要になります。
終了時期は施設や個人の状態によって異なります。自己判断で中止せず、必ず医師の指示に従ってください。
副作用と対処法
黄体補充で使うプロゲステロンは体内にもともと存在するホルモンですが、投与方法によっていくつかの副作用が出ることがあります。
膣座薬の副作用
- おりものの増加:薬の基剤が溶けて出てくるもの。パンティライナーを使うと対処しやすい
- 膣内の違和感・かゆみ:長期間の使用で起こることがある。症状が強い場合は医師に相談
筋肉注射の副作用
- 注射部位の痛み・硬結:油性製剤のため吸収が遅く、しこりができやすい。温めてからの注射や、注射部位をローテーションすることで軽減できる
- 注射部位の発赤:まれにアレルギー反応が出ることがある
共通の副作用
- 眠気・だるさ:プロゲステロンには鎮静作用がある。車の運転には注意
- 便秘:プロゲステロンは消化管の動きを緩やかにする。水分と食物繊維を意識的に摂る
- 胸の張り・痛み:ホルモンの影響で乳房が張ることがある
- 気分の変動:イライラや落ち込みを感じる方もいる
これらの症状は妊娠初期症状と似ていることがあり、「妊娠しているのかも」と期待してしまうことがあります。判定日までは症状だけで判断せず、心穏やかに過ごしてください。
やめるタイミング — 自己判断は禁物
黄体補充の中止は、医師が血液検査やエコーの結果を見て判断します。以下の点を覚えておいてください。
- 急にやめない:プロゲステロンの急激な低下は子宮収縮を招く可能性がある。多くの施設では段階的に減量する
- 症状がなくなっても続ける:「副作用がなくなったから不要」ではない。胎盤が十分に機能するまで補充は必要
- 妊娠しなかった場合:判定で陰性の場合は、医師の指示で速やかに中止する。中止後数日で月経が来る
「いつまで続くのだろう」と感じることもあるかもしれませんが、黄体補充には終わりがあります。胎盤が育てば、自分の身体がホルモンを作れるようになります。
パートナーの方へ
黄体補充の期間中、パートナーは毎日の投薬に加えて副作用とも向き合っています。注射の痛みや膣座薬の不快感は、外から見えにくいものです。
- 「今日もおつかれさま」と声をかける
- 眠気やだるさが強い時は家事を引き受ける
- 判定日までの不安な期間、一緒に過ごす時間を大切にする
この記事のポイント
- 黄体補充は体外受精の移植後にほぼ全例で行われる標準治療
- 膣座薬・筋肉注射・内服の3つの方法があり、併用されることもある
- 妊娠8〜12週頃、胎盤がホルモン産生を引き継ぐまで継続する
- 副作用は妊娠初期症状と似ているため、症状だけで判断しない
- 自己判断での中止や減量は避け、医師の指示に従う
体外受精の流れについては体外受精の記事を、移植後の過ごし方は移植後の記事をご参照ください。
出典
- 日本産科婦人科学会「生殖医療ガイドライン」
- 日本生殖医学会「体外受精・胚移植に関するインフォームドコンセント」
- 厚生労働省「不妊治療に関する取組」