保険適用で何が変わったか
2022年4月から、人工授精・体外受精・顕微授精といった不妊治療が健康保険の適用対象になりました。それまで全額自己負担だった体外受精が3割負担で受けられるようになり、経済的なハードルは大きく下がっています。
ただし、年齢や回数に制限があるため、自分がどこまで保険で受けられるかを把握しておくと、治療計画を立てやすくなります。この記事では2026年時点の最新情報を整理します。
保険適用の対象となる治療
一般不妊治療
- タイミング法:排卵誘発剤の処方、超音波検査による排卵モニタリング
- 人工授精(AIH):精子を子宮内に直接注入する治療
一般不妊治療には、年齢制限・回数制限はありません。
生殖補助医療(ART)
- 体外受精(IVF):卵子を体外で受精させて胚を子宮に戻す治療
- 顕微授精(ICSI):精子を卵子に直接注入する治療
- 胚凍結・融解胚移植:凍結保存した胚を解凍して移植する方法
これらは年齢制限・回数制限の対象となります。
年齢制限と回数制限
年齢制限
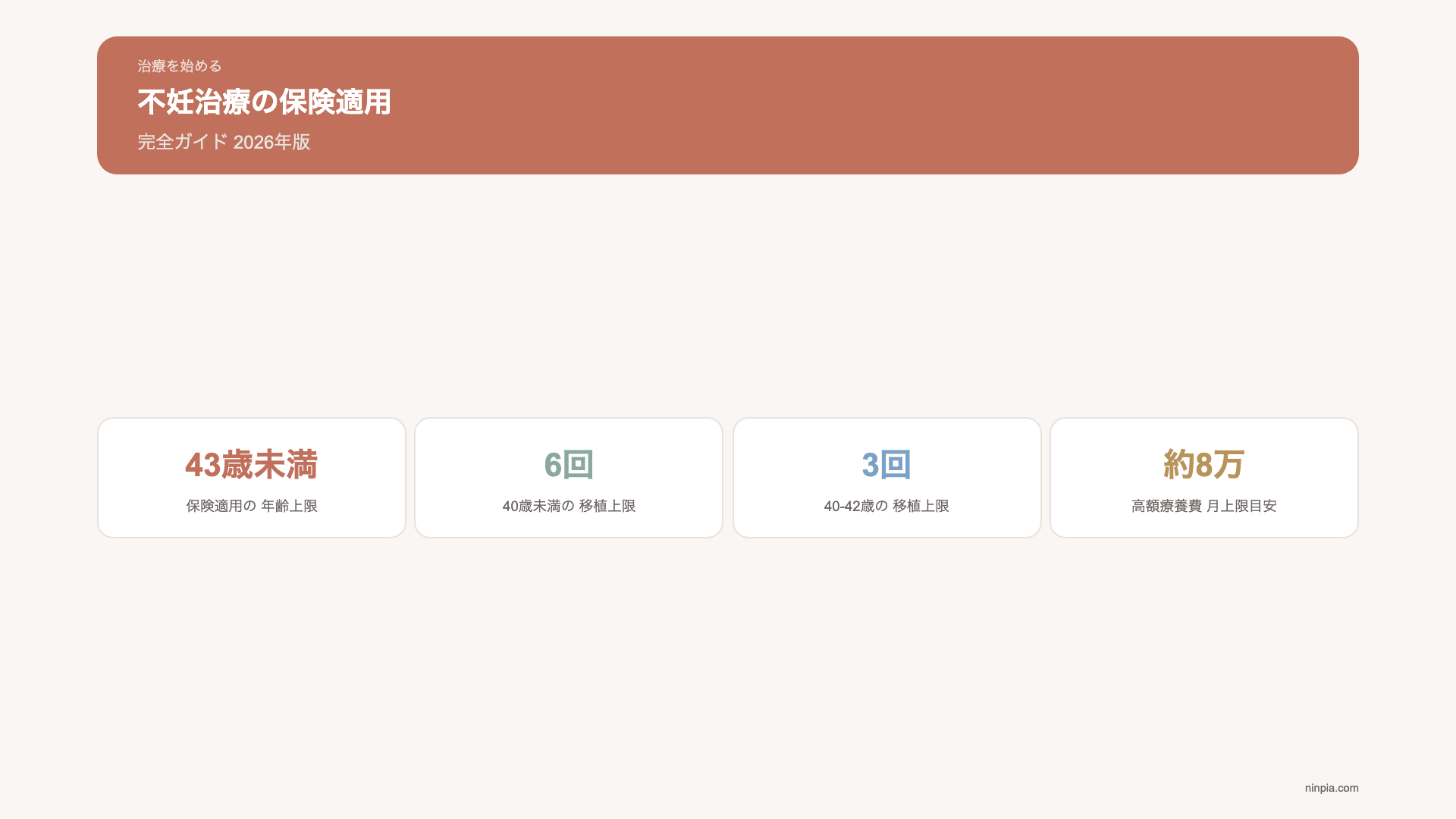
保険適用でARTを受けられるのは、治療開始時に女性の年齢が43歳未満の場合です。43歳の誕生日を迎えた後に新たに治療を開始する場合は、保険適用の対象外となります。
ただし、42歳で治療を開始していれば、43歳になった後も継続中の治療周期は保険適用で受けられます。年齢が気になる方は、現在の状況を主治医に確認してみてください。
回数制限(胚移植の回数)
- 40歳未満で治療開始:通算6回まで(1子ごと)
- 40歳以上43歳未満で治療開始:通算3回まで(1子ごと)
「1子ごと」とは、出産した場合にカウントがリセットされることを意味します。第二子の治療では、再び上限回数まで保険適用で受けられます。なお、この回数は「胚移植」の回数であり、採卵の回数ではありません。
自己負担額の目安
3割負担での費用感
保険適用後の自己負担額の目安は以下のとおりです(クリニックや治療内容により異なります)。
- 人工授精:1回あたり約5,000〜6,000円
- 体外受精(採卵〜移植):1周期あたり約15万〜20万円
- 凍結胚移植:1回あたり約5万〜8万円
さらに、高額療養費制度を利用すれば、月ごとの自己負担額に上限が設けられます。一般的な所得区分の場合、月の上限は約8万円程度です。複数月にまたがる治療でも、月ごとに上限が適用されます。
高額療養費制度の活用
事前に「限度額適用認定証」を取得しておくと、窓口での支払いが自己負担限度額までで済みます。加入している健康保険組合や協会けんぽに申請できますので、治療開始前に手続きしておくと安心です。
先進医療との併用
「混合診療」の例外
日本の医療制度では原則として保険診療と自由診療の併用(混合診療)は認められていません。しかし、「先進医療」に認定された技術については、保険診療と併用できます。
不妊治療における先進医療の例としては以下があります。
- PICSI:成熟精子を選別して顕微授精に用いる技術
- タイムラプス培養:胚の発育を連続撮影で観察する技術
- ERA検査:子宮内膜の着床適期を調べる検査
- SEET法:胚培養液を事前に子宮内に注入する方法
先進医療の部分は全額自己負担ですが、それ以外の保険適用部分は3割負担のままです。主治医から先進医療を提案された場合は、費用とメリットを確認したうえで判断してください。
保険適用外のケース
以下のケースは保険適用の対象外となります。
- 女性が43歳以上で新たに治療を開始する場合
- 回数制限を超えた胚移植
- 事実婚を含まない関係での治療(法律婚または事実婚が要件)
- 先進医療に指定されていない自由診療の技術を希望する場合
保険適用外の場合でも、治療自体が受けられないわけではありません。全額自己負担にはなりますが、自治体の助成金制度が利用できる場合もあります。お住まいの自治体のウェブサイトや窓口で確認してみてください。
この記事のポイント
- 2022年4月から人工授精・体外受精・顕微授精が保険適用に
- ARTは女性43歳未満・胚移植6回(40歳以上は3回)が上限
- 高額療養費制度で月の自己負担に上限がある
- 先進医療は保険診療と併用できる(先進医療部分は自己負担)
- 保険適用外でも自治体の助成金を活用できる場合がある
出典
- 厚生労働省「不妊治療に関する支援について」
- 厚生労働省「令和4年度診療報酬改定 不妊治療の保険適用」
