ステップアップとは
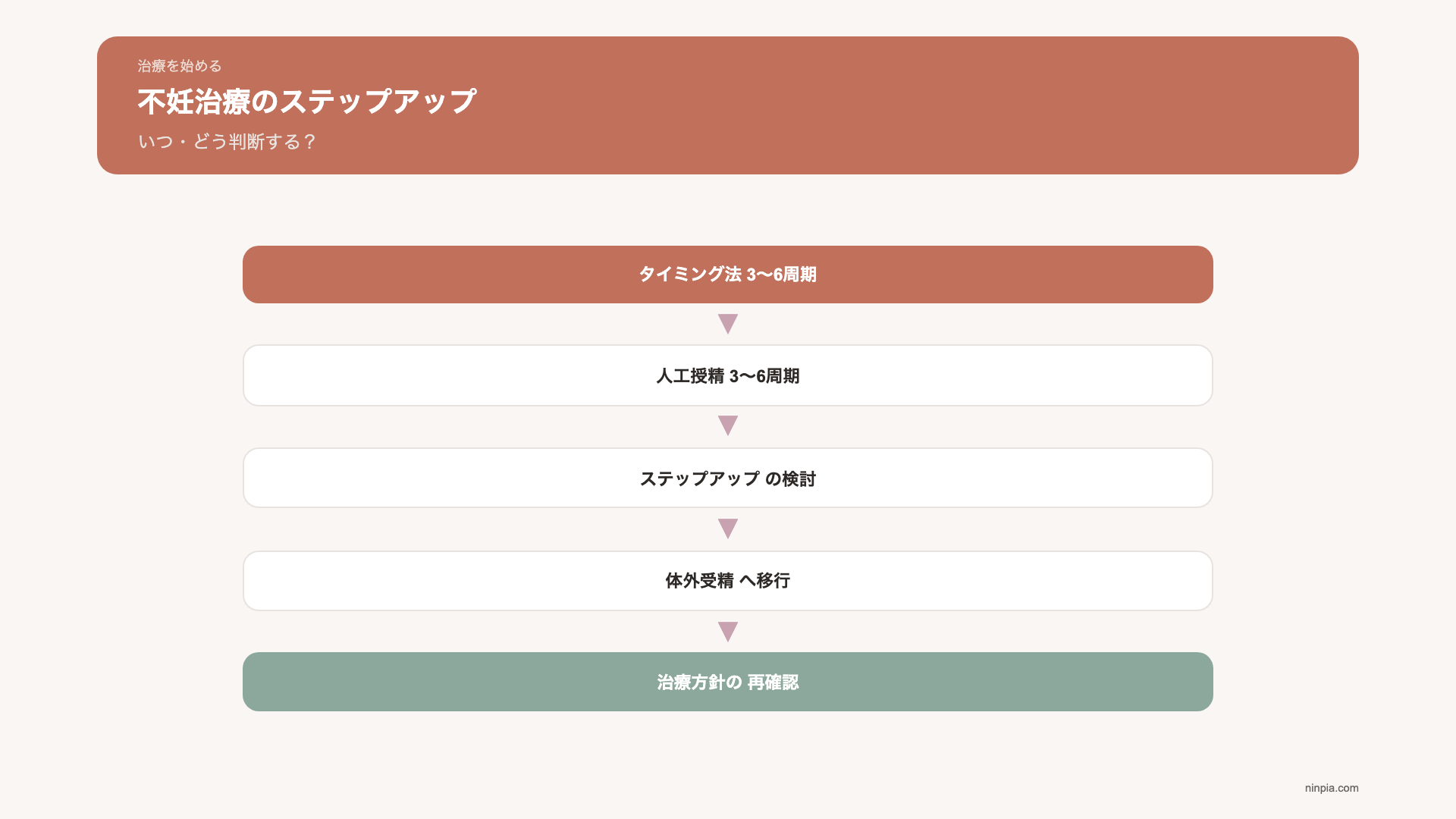
不妊治療は一般的に、負担の少ない治療から始めて、結果が出なければ次の段階へ進む「ステップアップ」方式で進められます。タイミング法から人工授精、人工授精から体外受精・顕微授精へ、という流れが一般的です。
ステップアップは「前の治療がダメだった」ということではありません。ふたりの状況に合わせて、より効果的な方法を選んでいくプロセスです。治療を続けてきた時間と努力は、次のステップの土台になっています。
治療ステップの全体像
タイミング法
排卵日を予測し、最適な時期に性交渉を持つ方法です。自然妊娠に近い治療で、身体的・経済的な負担が最も少ないステップです。
- 妊娠率(1周期あたり):約5〜10%
- 目安:3〜6周期で結果が出なければ次のステップを検討
人工授精(AIH)
精子を洗浄・濃縮して子宮内に直接注入する方法です。精子が卵子に到達するまでの距離を短くすることで、受精の確率を高めます。
- 妊娠率(1周期あたり):約5〜15%
- 目安:4〜6回で結果が出なければ次のステップを検討
- 費用:保険適用で約5,000〜6,000円(3割負担)
体外受精(IVF)・顕微授精(ICSI)
卵子を体外に取り出し、受精させてから子宮に戻す方法です。受精の確実性が高く、胚の状態を確認してから移植できるのが特徴です。
- 妊娠率(1回の移植あたり):年齢により約20〜45%
- 費用:保険適用で1周期あたり約15〜20万円(3割負担、高額療養費制度利用可)
ステップアップを検討するタイミング
一般的な目安
ステップアップのタイミングに絶対的な正解はありませんが、一般的には以下のような目安があります。
- タイミング法:3〜6周期で妊娠に至らない場合
- 人工授精:4〜6回で妊娠に至らない場合
ただし、これはあくまで目安であり、年齢や検査結果によって医師の判断は異なります。
年齢を考慮した判断
年齢が高い場合は、ステップアップを短いスパンで検討することが提案されることがあります。
- 35歳未満:各ステップに十分な時間をかけられる
- 35〜37歳:各ステップ3〜4周期を目安に検討
- 38〜39歳:各ステップ2〜3周期で次を検討
- 40歳以上:初期検査の結果によっては、体外受精からスタートすることも選択肢
年齢による判断はあくまで統計に基づくものであり、個人の状況によって異なります。主治医と相談しながら、ふたりに合ったペースを決めてください。
最初から体外受精を選ぶケース
検査結果によっては、タイミング法や人工授精をスキップして、最初から体外受精を勧められることがあります。
- 両側卵管閉塞がある場合
- 重度の男性不妊(乏精子症、無精子症)がある場合
- 子宮内膜症が重度の場合
- 抗精子抗体が陽性の場合
こうした場合、ステップを踏むよりも体外受精のほうが妊娠に近づける可能性が高いため、時間と費用の両面でメリットがあります。
ふたりで話し合うためのチェックリスト
ステップアップは医学的な判断だけでなく、ふたりの気持ちや生活状況も大切な要素です。以下のポイントについて話し合ってみてください。
- 現在の治療で感じている身体的・精神的な負担はどのくらいか
- ステップアップした場合の費用は、家計にとってどの程度の影響があるか
- 通院の頻度が増えることへの対応(仕事との両立、スケジュール調整)
- 治療をどこまで続けるかの大まかなイメージ(回数や期間の目安)
- ステップアップに対する不安や迷いがあれば、何が一番気になっているか
すべてに明確な答えが出なくても大丈夫です。「こういうことが気になっている」と共有すること自体が、ふたりの治療を前に進める力になります。
主治医との相談で確認したいこと
ステップアップを検討する際、主治医に以下を確認すると判断しやすくなります。
- 「今の治療を続けた場合の妊娠の見込みはどのくらいですか?」
- 「ステップアップした場合、妊娠率はどの程度変わりますか?」
- 「私たちの場合、あと何周期くらい今の治療を試す価値がありますか?」
医師に遠慮する必要はありません。ふたりが納得して次のステップに進むために、必要な情報を集めてください。
この記事のポイント
- ステップアップは「失敗」ではなく、より効果的な方法を選ぶプロセス
- タイミング法3〜6周期、人工授精4〜6回が一般的なステップアップの目安
- 年齢や検査結果によって、最初から体外受精を選ぶケースもある
- 医学的な判断と、ふたりの気持ち・生活状況の両方が大切
- 主治医に具体的な数字を聞いて、判断材料にする
出典
- 日本生殖医学会「生殖医療ガイドライン」
- 日本産科婦人科学会「不妊症の診断と治療」